ספטמבר 2021
תקציר
רקע: שבץ מוחי הינו גורם התמותה השלישי בעולם המערבי (אחרי מחלות לב וסרטן) ואחראי לכ-20% ממקרי התמותה בקרב בני 65 ומעלה. בנוסף, שבץ מוחי מהווה את הסיבה הנפוצה ביותר לנזק נוירולוגי הגורם לנכות קבועה. עד כה, לא נעשה מחקר עומק הבוחן את עלויות השבץ המוחי הישירות והעקיפות של שבץ מוחי למשק הישראלי.
מטרת המחקר: ביצוע הערכה עדכנית של העלויות הישירות והעקיפות של שבץ מוחי בישראל.
שיטות: מחקר זה מתבסס על מקורות מידע ראשוניים כמו הרישום הלאומי לשבץ מוחי בישראל ומקורות מידע שניוניים כמו דוחות ומחקרים בינלאומיים אשר פרסמו מדינות שונות. לאחר בחינת תחלואת השבץ המוחי והשלכותיו בוצעה הפרדה בין עלויות ישירות הכוללות את עלות האשפוז, שיקום וסיעוד ועלויות עקיפות הנובעות מאובדן שנות חיים בריאות .
תוצאות: על פי נתוני רישום השבץ, בישראל נרשמים כ – 19 אלף מקרי שבץ חדשים בשנה. העלויות הישירות של שבץ מוחי הסתכמו בסכום מוערך של כ – 694 מיליון ₪ מדי שנה. העלויות העקיפות של שבץ מוחי מוערכות על ידי צוות המחקר בסכום של כ – 1.65 מיליארד ₪ בשנה. סך העלות של מקרי שבץ מוחי חדשים בישראל עומד על כ – 2.3 מיליארד ₪ בשנה.
מסקנות: שבץ מוחי מהווה נטל כלכלי נרחב על המשק בישראל עם עלות שנתית של מעל 2 מיליארד ₪. יש צורך ביישום תכנית תלת שנתית אשר תפעל למען הפחתת תחלואה משבץ ע”י מניעה ראשונית, הפחתת הנכות הנגרמת משבץ מוחי לפרט ומניעה שניונית וכן הנטל על המשפחה, פיתוח שירותים בקהילה לסיוע וליווי למשפחות. כמו-כן, נדרש שיפור בטיוב הנתונים הקיימים אודות הנטל הכלכלי של תחלואת שבץ וזאת על מנת לאפשר הבנה מדויקת של עלות המחלה.
מבוא
שבץ מוחי הינו גורם התמותה השלישי בעולם המערבי (אחרי מחלות לב וסרטן) ואחראי לכ-20% ממקרי התמותה בקרב בני 65 ומעלה. בנוסף, השבץ המוחי מהווה את הסיבה הנפוצה ביותר לנזק נוירולוגי הגורם לנכות קבועה. למיטב ידיעתנו, מאז מחקרם של פרופ’ דנקנר ועמיתים אשר בחן את עלות הטיפול בין השנים 2008-2009, לא נעשה מחקר עומק הבוחן את עלויות השבץ המוחי הישירות והעקיפות למשק הישראלי למרות היות המחלה גורם משמעותי לתחלואה ותמותה כאמור.
שבץ מוחי או אירוע מוחי הוא מצב רפואי אקוטי הנגרם בשל הפסקה פתאומית בהספקת הדם לרקמת המוח אשר גורמת לנזק נוירולוגי ופגיעה מוחית וכתוצאה מכך עלולה להוביל לנכות ואף למוות. בשנת 2016 מספר האנשים שסבלו משבץ מוחי ברחבי העולם עמד על כ 80- מיליון איש ומספר המקרים החדשים של שבץ מוחי הוערך בכ- 13.7 מיליון מקרים בכל העולם.
שבץ מוחי חד כולל שלושה סוגים: שבץ איסכמי, שבו זרימת הדם נפסקת בגין קריש דם החוסם את כלי דם ומהווה כ- 65% מכלל מקרי השבץ, שבץ מוחי דימומי הנגרם מהתפוצצות כלי הדם המוחלשים המוליכים את הדם למוח (כ- . 9% ) ואירוע מוחי חולף המתרחש כאשר הספקת הדם למוח מופסקת באופן זמני (כ – 26%). על מנת להתאים טיפול מיטבי למטופל עם חשש לשבץ מוחי נחוצה אבחנה של סוג האירוע המוחי, מיקום הפגיעה וחומרת השבץ כאשר לזמינות הטיפול יש תפקיד מכריע בהתמודדות עם מחלה זו ובהפחתת נזקיה.
על פי דוח של מכון המחקר של הכנסת[1] אשר התבסס על נתוני הרישום הלאומי לשבץ מוחי, בשנת 2018 היו בישראל 18,930 מקרי שבץ חדשים: שיעורם המתוקנן לגיל היה 3.3 מקרים ל 1,000- איש. הגיל הממוצע של נפגעי השבץ החדשים באותה שנה היה 71.8 שנים, כמעט חמישית מהם עד גיל 60 . כ 55%- מהחולים החדשים בשבץ מוחי בשנת 2018 היו גברים. כ 16%- מכלל מקרי השבץ החדשים בשנת 2018 היו בקרב ערבים (5,062) וגילם הממוצע היה נמוך – 64.9 שנים, לעומת 73.1 שנים בקרב היהודים. התפלגות המינים בין הלוקים שבץ מוחי היא כמעט זהה – 47% נשים ו-53% גברים. עם זאת, הפגיעה לרוב קשה יותר בנשים. גורם הסיכון המובהק ביותר להתרחשות אירוע מוחי בישראל הוא לחץ דם גבוה (נצפה ב-80% מהמקרים). לפי נתוני הרישום בשנת 2018 , נפטרו כ 8%- מהמאושפזים עקב אירוע מוחי חד (1,503 מאושפזים), כאשר שיעור הנפטרים הגבוה ביותר נמצא בקרב מאושפזים עקב שבץ מוחי דימומי (כ 30%- לעומת 8% בקרב מאושפזים עקב שבץ איסכמי ו 0.6%- בקרב המאושפזים עם אירוע איסכמי חולף). על פי פרסומי משרד הבריאות, שבץ מוחי מהווה נטל משמעותי על מערכת הבריאות הנובע מהיקף התחלואה ומהסיכון הגבוה לתמותה ולנכות קבועה בישראל, על בסיס נתוני רשם השבץ המוחי שנאספו בשנת 2014, ההישרדות ל-5 שנים עבור מטופלי שבץ מוחי (לא כולל TIA) הינה 55.9%. בריבוד למטופלים שמדובר באירוע ראשון שלהם נראה שההישרדות ל-5 שנים עולה ל-59.6%. בקרב המטופלים בעלי רקע של שבץ מוחי (קודם לאירוע מ-2014) חושבה הישרדות ל-5 שנים של 48.3%.
טיפול מונע באוכלוסייה בסיכון, כמו גם אבחון מהיר לאחר אירוע קל, יכולים למנוע כ-1000 אירועים של שבץ מוחי מדי שנה. אוטמים מוחיים המכונים “שקטים” נצפים באוכלוסייה הכללית בשיעור גבוה פי 5 משיעור האירועים ה”קליניים” החדים, ומאותרים בכ-20% באוכלוסייה הכללית ובכמחצית מאוכלוסיות בסיכון גבוה[2]. אוטמים מוחיים לכאורה “שקטים” אלו מגבירים למעשה את הסיכון לפגיעה קוגניטיבית, דיכאון ואירועי מוח חוזרים. למיטב ידיעתנו, בישראל לא נערכה סקירה מדויקת על מקרי או שבצים מוחיים א-סימפטומטיים שהמטופלים אינם מדווחים עליהם ואינם מחפשים טיפול רפואי.
נוסף על כך, על פי הערכת גורמי המקצוע, ישנם אירועי שבץ איסכמי חולף אשר אינם מאובחנים נכונה וקיים צורך בהעלאת רמת המודעות הציבורית לתסמינים של אירוע מוחי חולף וכי מדובר בתסמונת עם סיכון מידי גבוה לאירוע מוחי בדומה לסיכון להתקף לב בעקבות אירוע של תעוקת חזה בלתי יציב.[3]
http://www.medicalmedia.co.il/publications/ArticleDetails.aspx?artid=2112&sheetid=151
[3] https://www.wikirefua.org.il/w/index.php/%D7%94%D7%92%D7%99%D7%A9%D7%94_%D7%9C%D7%90%D7%91%D7%97%D7%95%D7%9F_%D7%95%D7%98%D7%99%D7%A4%D7%95%D7%9C_%D7%91%D7%90%D7%99%D7%A8%D7%95%D7%A2_%D7%90%D7%99%D7%A1%D7%9B%D7%9E%D7%99_%D7%97%D7%95%D7%9C%D7%A3_(TIA)_%D7%91%D7%99%D7%A9%D7%A8%D7%90%D7%9C_-_%D7%A0%D7%99%D7%99%D7%A8_%D7%A2%D7%9E%D7%93%D7%94
מתודולוגיית המחקר
מחקר זה מתבסס על מקורות מידע ראשוניים כמו רשם השבץ המוחי בישראל ומקורות מידע שניוניים כמו דוחות ומחקרים בינלאומיים אשר פרסמו מדינות שונות, לאחר בחינת תחלואת השבץ המוחי והשלכותיו בוצעה הפרדה בין עלויות ישירות הכוללות את עלות האשפוז, שיקום וסיעוד ועלויות עקיפות הנובעות מאובדן שנות חיים בריאות. החישוב בוצע עבור העלויות בשנה הראשונה לאחר קרות המקרה בלבד.
שבץ מוחי הינה מחלה מורכבת לניתוח כלכלי, שכן ישנן עלויות ישירות כתוצאה מהמחלה עצמה ועלויות עקיפות רבות. במסגרת חישוב האספקטים הכלכליים של שבץ מוחי במחקר זה בוצעה חלוקה (מקובלת בספרות המדעית) של העלויות לשתי קבוצות עיקריות:
- 1.1.1 עלויות ישירות – עלויות המתייחסות להוצאות רפואיות הכרוכות באבחון, טיפול ומניעת המחלות (הגעה למיון, אשפוז ועוד) ובנוסף עלויות לא-רפואיות ישירות כמו שירותי רווחה, קצבאות, גמלאות, מגורים, תעסוקה מוגנת ועוד.
- 1.1.2 עלויות עקיפות – עלויות המתייחסות להפסד פריון ותוצר כתוצאה מהיעדרות מהעבודה, תמותה מוקדמת או פרישה מוקדמת. בנוסף עלויות סוציאליות וטיפול בלתי פורמלי במטופלים
ממצאים
הערכת היקפי תחלואת שבץ מוחי בישראל על בסיס רשם נתוני שבץ המוח הישראלי
מרכיבי הערכת היקפי תחלואת שבץ מוחי בישראל:
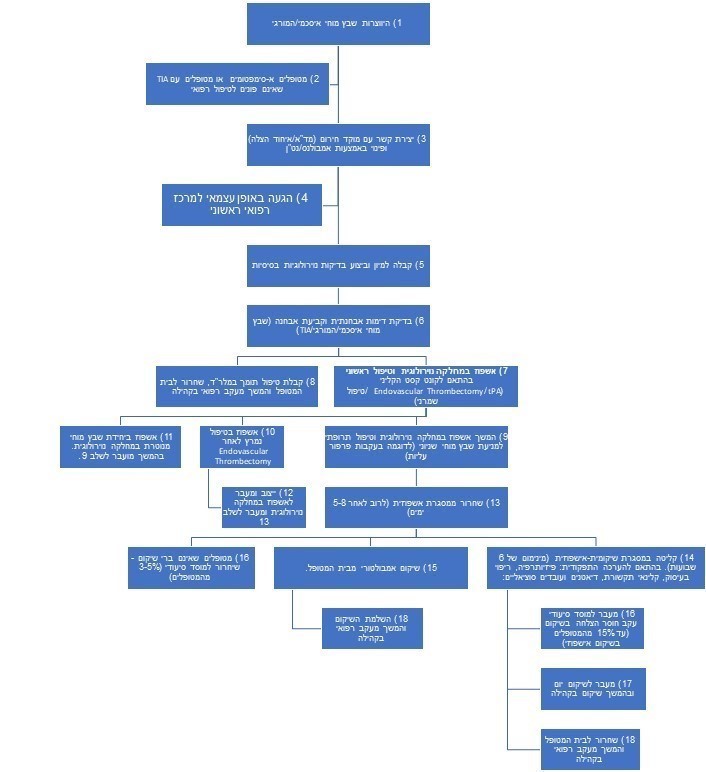
לצורך המחקר, הוגדר תרשים השתלשלות אירועים (תרשים 1) עבור מטופל עם שבץ מוחי. המסלול מייצג את שלבי הטיפול עבור החלק הארי של המטופלים בישראל ואנו שואפים באמצעותו להנגיש בצורה ברורה יותר את מרכיבי עלויות הטיפול הישירות במטופלים אלו. בתרשים 18 תחנות, אשר בהמשך הפרק יפורט הסבר עליהן.
חשוב לציין כי בכל אחד מהשלבים המטופל עלול להידרדר קלינית ולהגיע לכדי אשפוז חוזר או למות כתוצאה מהמחלה הראשונית (שבץ מוחי) או מצבים נלווים.
תרשים 1. השתלשלות אירועים עבור מטופל עם שבץ מוחי
הערכת עלות שבץ מוחי בישראל:
להלן פירוט עלויות שבץ מוחי לפי התחנות שתוארו מעלה. לשם נוחות הקריאה, בחלק זה יוצגו רק תחנות להן בוצע חישוב של הערכת העליות. מידע מפורט אודות כל התחנות, לרבות התחנות ללא עלות ישירה ניתן למצוא בנספח מספר 1.
תחנה מס’ 3 ו-4 – יצירת קשר עם מוקד חירום והגעה באופן עצמאי למרכז רפואי ראשוני או פינוי באמצעות אמבולנס:
מידע כללי ואפידמיולוגי: 40% מהאנשים שלקו באירוע איסכמי וכ-20% מהאנשים שלקו בדימום מוחי התפנו לבית החולים באופן עצמאי. התפנות עצמית לבתי החולים ולא באמצעות אמבולנס מגדילה את סכנת המוות או הפגיעה החמורה כתוצאה משבץ מוחי.
הגעה באמבולנס הייתה שכיחה יותר באופן מובהק בגיל מבוגר, בנשים לעומת גברים (54% לעומת 48%) וביהודים לעומת ערבים (54% לעומת 32%).
הערכת מקרים בשנה: על בסיס נתונים שהועברו ממד”א בחודש ינואר 2021, פינוי באמבולנס רגיל של מד”א עולה כ-450 ש”ח ופינוי בניידת טיפול נמרץ כ-900 ש”ח (ישנה שונות מסוימת כתלות בשעת הפינוי, שבתות וחגים ומרחק הנסיעה מביה”ח[1]). כמות הפינויים עבור מטופלים החשודים באירוע מוחי במהלך שנת 2018 הסתכם בכ-12,726 פינויי אמבולנס רגיל (“לבן”) וב-2774 פינויי ניידת טיפול נמרץ. סה”כ עלות פינויים בשנת 2018 בכלל האמבולנסים הסתכמה בכ-8,223,300 ש”ח.
תחנה מס’ 7 – אשפוז במחלקה פנימית או נוירולוגית וטיפול ראשוני:
מידע כללי ואפידמיולוגי: בהתאם למדדים הקליניים(tPA/ Endovascular Thrombectomy /טיפול שמרני) תתקבל ההחלטה על אשפוז וטיפול. מבחינת האשפוז – כמחצית החולים אושפזו במחלקות הפנימיות וכ-39% אושפזו במחלקה נוירולוגית והשאר במחלקת טיפול נמרץ(4%), נוירוכירורגיה (2%) ומחלקות נוספות בביה”ח (4.7%). רוב החולים מגיעים לבית החולים רק לאחר שעברו למעלה מ-4.5 שעות מתחילת האירוע, ואינם יכולים לקבל טיפול בתרופה ייחודית שממיסה קרישי דם (tPA). צנתור לשבץ מוחי זמין ב-9 מרכזים בישראל[2].
הערכת מקרים בשנה: לפי נתוני רשם השבץ לשנת 2018, כ-10.8% מהחולים עם שבץ איסכמי קיבלו t-PA, מדובר על 1,324 חולים בשנת 2018. 5.6% מהחולים עם שבץ איסכמי עברו צינתור מוחי (690 חולים), מתוכם 194 חולים שהם כ-28% קיבלו גם טיפול t-PA.
[1] mdais.org – אתר האינטרנט של מגן דוד אדום.
[2] דו”ח רשם השבץ הלאומי לשנת 2018
הערכת עלות שנתית בישראל: בשנת 2018 אירעו בישראל 18,930 מקרים של אירוע מוחי חד (שבץ מוחי ואירוע מוחי חולף).[1]מחצית החולים (9,465 איש) אושפזו במחלקות הפנימיות. מחיר יום אשפוז במחלקה פנימית הוא 2,352 ש”ח, ומחיר מחלקת טיפול נמרץ/נוירוכירורגיה/מחלקה נוירולוגית הוא 2,889 ש”ח [2]משך האשפוז הממוצע עבור כלל החולים הינו 7.5 ימים.1 לפי הנתונים הנ”ל ניתן להסיק כי העלות המוערכת של האשפוז במחלקות פנימיות הינו:9465 X 2352 X 7.5 = 166,962,600 ש”ח (מספר המתאשפזים במחלקה פנימית X מחיר יום אשפוזX 7.5 ימי אשפוז). לפי הנתונים הנ”ל ניתן להסיק כי העלות המוערכת של האשפוז במחלקות שאינן פנימית הינו: 9465 X 2889 X 7.5= 205,085,887.5 ש”ח (מספר המתאשפזים במחלקה נוירולוגית\טיפול נמרץ\אחר X מחיר יום אשפוז X מספר ימי אשפוז ממוצע). סה”כ עלויות האישפוז בתחנה זו מסתכמות לכ-372,045,487.5 ש”ח.
בנוסף לכך, ניתן לחשב את עלויות הטיפול ב- tPAוצנתור מוחי:
עלות צנתור – 130,255 ש”ח. בשנת 2018 , 5.6% מהחולים עם שבץ מוח איסכמי עברו צנתור מוחי, כלומר 690 חולים.
עלות tPA – 50,655 ש”ח. בשנת 2018 , 10.8% מהחולים עם שבץ איסכמי קיבלו את הטיפול, כלומר 1,324 חולים.
מכך ניתן לחשב את העלות הנוספת שבטיפולים אלו: 130,255 X 690 = 89,875,950 ש”ח (מספר החולים שעברו צנתור מוחי X עלות צנתור מוחי), וגם 50,655 X 1,324 = 67,067,220 ש”ח (מספר חולים אשר קיבלו טיפול tPA X עלות הטיפול). סה”כ מדובר ב-156,943,170 ש”ח נוספים.
תחנה מס’ 12 ו-13 – ייצוב ומעבר לאשפוז במחלקה נוירולוגית ושחרור ממסגרת אשפוזית:
מידע כללי ואפידמיולוגי: משך האשפוז הממוצע עבור כלל החולים היה 7.5 ימים, והוא היה ארוך יותר בדימום מוחי (14 יום) וקצר יותר באירוע חולף (3.2 יום).[3]
תחנה מס’ 14 – קליטה במסגרת שיקומית-אשפוזית, מעבר לשיקום יום, שחרור לבית המטופל והמשך מעקב רפואי בקהילה או שיקום אמבולטורי מבית המטופל: מידע כללי ואפידמיולוגי: מנתונים שנמסרו מרשם שבץ המוח בישראל, כ-30% מהמטופלים שסבלו משבץ מוחי (איסכמי ודימומי, לא כולל TIA – n=13,915) אושפזו למשך זמן ממוצע של 45 ימים. עלות יום שיקום אשפוזי מתומחר לפי משרד הבריאות בכ-2,889 ש”ח. על בסיס הנתונים הללו, ניתן להעריך כי עלות השיקום האשפוזי בישראל לשנת 2018 הינה 40,200,435 ש”ח. לפי הפרוטוקול הזמן המינימלי לאשפוז שיקומי הוא 6 שבועות ובהתאם להערכה התפקודית ישוחרר לביתו.
[1] הנתונים בחישוב הנ”ל עולים מדו”ח רשם השבץ של ישראל לשנת 2018 אשר התפרסם ביוני 2020.
[2] לפי תעריף ב’ של “מחירון משרד הבריאות לשירותים אמבולטוריים ושירותי אשפוז” לשנת 2020.
תעריף ב’ מייצג את המחיר עבור מטופלים המופנים ע”י קופות החולים. עבור מטופלים מחו”ל\רש”פ המחיר גבוה יותר.
[3] דו”ח רשם השבץ הלאומי לשנת 2018
האשפוז לרוב כולל פיזיותרפיה, ריפוי בעיסוק, קלינאי תקשורת, דיאטנים ועובדים סוציאליים. תהליך השיקום של נפגעי שבץ מוחי הולך ומתקצר עם השנים. אמנם סל הבריאות הממלכתי כולל שלושה חודשי שיקום נוירולוגי לנפגעי שבץ מוחי, אך מספר הימים הממוצע לשיקום במסגרת הסל עומד כיום בארץ על 45 בלבד, ולטענת ארגוני חולים, רבים מנפגעי השבץ המוחי נשלחים לקהילה בטענה ש”מיצו את הפוטנציאל השיקומי”, כשהם זוכים לסל טיפולים מצומצם ביותר.[1]
תחנות מס’ 15, 17, 18 – מעבר לשיקום יום, שחרור לבית המטופל והמשך מעקב רפואי בקהילה או שיקום אמבולטורי מבית המטופל:
מידע כללי ואפידמיולוגי: קופות החולים מציעות מגוון טיפולים אמבולטורים למטופלים שעברו שבץ מוחי הכוללים לרוב אחיות, עובדים סוציאליים, פיזיותרפיסטים, מרפאים בעיסוק, קלינאי תקשורת ודיאטנים[2]. על פי נתונים שהועברו מרשם שבץ המוח הישראלי, כ-35% מהמטופלים עם שבץ מוחי איסכמי או דימומי (n=13,915) מקבלים שיקום כלשהו בקהילה המסתכם בסכום שנתי של 47.324 מיליון ש”ח, המתחלק בצורה הבאה:
כ-28% מקבלים פיזיותרפיה (כ-9 טיפולים בממוצע) – לפי נתונים שהועברו מאסותא, עלות טיפול פיזיותרפיה הינה 623.2 ש”ח. בשנה העלות המחושבת הינה 21853 מיליון ש”ח. לפי דעת מומחים ברשם שבץ המוח ישנו תת – אומדן של 25% בנתונים הללו ועל כן יש לתקנם לעלות של 27.316 מיליון ש”ח.
כ15% מקבלים ריפוי בעיסוק (כ-6 טיפולים בממוצע) – העלות הממוצעת לטיפול בריפוי בעיסוק[3] הינה 200 ש”ח. בשנה העלות המחושבת הינה 2.504 מיליון ש”ח. לפי דעת מומחים ברשם שבץהמוח ישנו תת – אומדן של 25% בנתונים הללו ועל כן יש לתקנם לעלות של 3.13 מיליון ש”ח.
כ-4% מקבלים קלינאית תקשורת (כ-8 טיפולים בממוצע) – לפי נתונים שהועברו מאסותא, עלות טיפול רפוי בדיבור פרטני הינה 228 ש”ח. בשנה העלות המחושבת הינה 1.015 מיליון ש”ח. לפי דעת מומחים ברשם שבץ המוח שנו תת אומדן של 25% בנתונים הללו ועל כן יש לתקנם לעלות של 1.268 מיליון ש”ח.
כ-2.5% מקבלים אשפוז יום (כ-25 יום בממוצע) – לפי נתונים שהועברו מאסותא, עלות אשפוז יום שיקומי הינה 1436 ש”ח. בשנה העלות המחושבת הינה 12.488 מיליון ש”ח. לפי דעת מומחים ברשם השבץ המוחי ישנו תת – אומדן של 25% בנתונים הללו ועל כן יש לתקנם לעלות של 15.61 מיליון ש”ח.
[1] camoni.co.il – הרשת החברתית הגדולה בתחום הבריאות בישראל.
[2] camoni.co.il – הרשת החברתית הגדולה בתחום הבריאות בישראל.
[3] https://xn--8dbacwhj3a.co.il/%D7%9E%D7%97%D7%99%D7%A8%D7%95%D7%9F-%D7%A8%D7%99%D7%A4%D7%95%D7%99-%D7%91%D7%A2%D7%99%D7%A1%D7%95%D7%A7/
תחנה מס’ 16 – מטופלים שאינם ברי שיקום מועברים למוסד סיעודי:
מידע כללי ואפידמיולוגי: עפ”י נתונים מרשם שבץ המוח, כ-3-5% מהמטופלים ששוחררו ממסגרת אשפוזית (הכוללים 15% מהמטופלים בשיקום אשפוזי) יועברו למוסדות סיעודיים עקב חוסר הצלחה בשיקום.
זכאות לקצבאות וגמלאות: חלק לא מבוטל מן המטופלים זכאים לקצבאות וגמלאות בהתאם לגיל ולביטוי ההשלכות מן אירוע השבץ המוחי. ראשית חלוקת הקצבאות והגמלאות מתבססת על גיל המטופל – במידה והמטופל מתחת לגיל הפרישה (67 בגברים ו-62 בנשים) הוא עשוי להגיש בקשה לגמלת ניידות, קצבת שירותים מיוחדים, קצבת נכות על רקע סעיף נוירולוגי (להלן תקרא סעיף 29) או קצבת נכות שאינה על סעיף נוירולוגי. בנוגע לקצבת הנכות מתודולוגית נאספו גם המקרים של נכות כללית למחקר מכיוון שלפי גורמים מקצועים שאספו את המידע ישנם מקרים רבים בהם לא מזינים את סעיף 29 גם אם מדובר בנזק שלאחר שבץ מוחי ולאור כך שמדובר במספר זעום של מקרים ביחס לנכות על רקע סעיף 29. במידה והמטופל מעל גיל הפרישה הוא זכאי אך ורק לגמלת סיעוד אשר ניתנת כאשר מטופל עונה על שני תנאים – נכות תפקודית (ממגוון סיבות רפואיות ובכללן שבץ מוחי) ועמידה בתנאי כלכלי. לאור כך שישנה עלייה משמעותית בזכאות לגמלת סיעוד בחודשים הסמוכים לאירוע השבץ המוחי, הנחנו כי הדבר נובע מאירועי השבץ המוחי. הנחה זו עלולה לכלול מקרים שאינם נבעו מהשבץ המוחי אך ניתן להניח שהערכת יתר זו אינה משמעותית. על פי נתונים שנאספו מביטוח לאומי ורשם השבץ עבור מחקר זה, נמצא כי עבור המטופלים שעברו אירוע שבץ מוחי (שאינו TIA) כ- 3,884 מטופלים עוד לא הגיעו לגיל פרישה וכ- 9,352 עברו את גיל הפרישה. מתוך מי שלא עברו את גיל הפרישה, במהלך השנה שלאחר האירוע כ-152 מטופלים החלו לקבל גמלת ניידות לראשונה בשווי מצטבר של 1,037,548 ש”ח; מתוך מי שלא עברו את גיל הפרישה, במהלך השנה שלאחר האירוע כ-572 מטופלים החלו לקבל גמלת שירותים מיוחדים לראשונה בשווי מצטבר של 7,198,489 ש”ח; מתוך מי שלא עברו את גיל הפרישה, במהלך השנה שלאחר האירוע כ- 770 מטופלים החלו לקבל קצבת נכות לראשונה בשווי מצטבר של 19,975,016 ש”ח, כאשר מתוכם רק 109 מטופלים תחת קצבת נכות ללא סעיף נוירולוגי. סך כל הקצבאות והגמלאות החדשות שאליהם זכאים מטופלים שעברו שבץ מוחי מתחת לגיל הפרישה הינו 28,211,053 שקלים בשנה הראשונה מהאירוע. מתוך מי שעברו את גיל הפרישה, במהלך השנה שלאחר האירוע כ-1,408 מטופלים החלו לקבל גמלת סיעוד לראשונה בשווי מצטבר של 41,068,153 ש”ח, כאשר מרביתם זכו לקצבה בארבעת החודשים הראשונים מהאירוע (כ-1,316 המהווים 93.4% מהזכאים החדשים). סה”כ הקצבאות והגמלאות החדשות בשנה הראשונה מהאירוע מסתכמות לכ- 69,279,206 ש”ח.
סיכום העליות הישירות:
חישוב העלויות הישירות בישראל התבסס על ההוצאות השנתיות העיקריות ביחס לתחנות השונות שהוגדרו מעלה, הכוללות:
עלויות פינוי למרכזים רפואיים – 8,223,300 ש”ח
עלויות אשפוז במחלקות פנימיות – 166,962,600 ש”ח
עלויות אשפוז במחלקות נוירולוגיות, יחידה מוגברת לניטור שבץ מוחי ומחלקת טיפול נמרץ – 205,085,887.5 ש”ח
עלויות לטיפולי tPA וצנתור מוחי בעת האשפוז – 156,943,170 ש”ח
עלויות שיקום אשפוזי – 40,200,435 ש”ח
עלויות שיקום בקהילה – 47.324 מיליון ש”ח
עלויות הקצבאות והגמלאות החדשות בשנה הראשונה מהאירוע – 69.279 מיליון ש”ח
סך הכל עלויות ישירות: 694.008 מיליון ש”ח
הערכת העלויות העקיפות של שבץ בישראל:
חישוב העלויות העקיפות בישראל נערך על בסיס אקסטרפולציה ממחקרים שפורסמו בספרות המדעית ונכללו בסקירה שבוצעה במסגרת עבודה זו.
לצורך השוואה, ולאור כך שנעשו עבודות בודדות בנושא בשנים האחרונות, נתייחס למחקר הישראלי האחרון בתחום, למחקר אירופאי שהכיל גם את מדינת ישראל ונבצע אקסטרפולציה לסקירה אמריקאית שהתייחסה לעלויות השבץ המוחי בארה”ב:
- [1]. בשנת 2016 ביצע פרופ’ גבי בן-נון אסטקרפולציה מנתונים אירופאים ובשימוש בנתוני רשם השבץ באותה סקירה, נמצא כי העלויות הישירות והעקיפות של שבץ מוחי עבור מטופל מסתכמות ל-7,628 יורו[2], השווה ערך ל-30,000 ש”ח (ביחס המרה 3.932). במידה ונבחר לעדכן נתונים אלו לפי הדו”ח משנת 2018 של רשם שבץ המוח[3], עדכון שער היורו והשינוי בהוצאה הלאומית לבריאות בישראל נגיע לסכום של 2.95 מיליארד שקלים בשנת 2018. במחקר זה לא הייתה התייחסות להבדל בין אוכלוסיית ה-Prevalence לבין אוכלוסיית ה-Incidence וחושבו 107,000 מטופלים חדשים בשנה במקום 13,915 אירועי שבץ מוחי (בניקוי אירועי TIA). במחקר ההוצאות העקיפות היוו 7.7% מסך ההוצאות על שבץ מוחי. במידה ונלקחות ההערות הללו נגיע להוצאה של 32.14 מיליון שקלים בשנת 2018 עבור שבץ מוחי.
- [4] מחקרו של פרופ’ רמון לואנגו-פרננדז העריך את עלויות השבץ המוחי ב-32 מדינות אירופאיות (כולל ישראל) בשנת 2017, ישנה התייחסות לעלויות הסוציאליות, הבלתי-פורמליות, והעלויות הנובעות מפגיעה בכושר עבודה (פגיעה בפרודוקטיביות).
כלל הנתונים אשר נאספו לצורך המחקר הגיעו ממאגרי נתונים ספציפיים לכל מדינה ממקורות בינלאומיים ולאומיים, כולל ארגון הבריאות העולמי, מאגרי ה-OECD, המשרד הסטטיסטי של הקהילות האירופאיות (EUROSTAT) ומשרדי הבריאות ומוסדות סטטיסטיים לאומיים.
מחקר זה כלל בתוך חישוב העלויות העקיפות רכיבים שונים כמו:
עלויות סוציאליות הנובעות מסיעוד ביתי ומוסדות סיעודיים. בתקנון לנתוני המחקר הנוכחי, רכיב זה מתורגם לעלות של 87,120,000 ש”ח (לפי שער האירו באותה שנה[5])
עלויות הטיפול הבלתי פורמלי אשר הוגדרו כעלותם האופציונלית של טיפולים ללא תשלום, כלומר, זמן העבודה או הפנאי, המוערך במונחים כספיים, שהמטפלים מוותרים עליו על מתן טיפול ללא תשלום לקרובי משפחה או חברים שחוו שבץ מוחי. בתקנון לנתוני המחקר הנוכחי, רכיב זה מתורגם לעלות של 487,080,000 ש”ח.
[1] מחקר – אומדן עלות התחלואה הנוירולוגית בישראל, פרופ’ גבי בן-נון, 2019
[2] מחקר – אומדן עלות התחלואה הנוירולוגית בישראל, פרופ’ גבי בן-נון, 2019
[3] נתונים העולים מדו”ח רשם השבץ של ישראל לשנת 2018 אשר התפרסם ביוני 2020.
[4] https://journals.sagepub.com/doi/full/10.1177/2396987319883160
[5] המרה משער היורו הממוצע לאמצע שנת 2017 לפי אתר בנק ישראל – https://www.boi.org.il/he/Markets/ForeignCurrencyMarket/Pages/average.aspx
עלויות הפגיעה בפרודוקטיביות בעקבות תמותה נאמדו על ידי שימוש במספרים הספציפיים לגיל ומין של מקרי מוות משבץ מוחי, בכדי לחזות את שנות העבודה שאבדו. עלויות התמותה חושבו על פי תוצר הרווח השנתי הממוצע של העובדים ושנות העבודה המותאמות שאבדו. בהתייחס לישראל (2017), ההערכה לגבי העלות הנ”ל הינה 225,720,000 ש”ח.
בנוסף, בוצעה במחקר של פרופ’ רמון לואנגו-פרננדז הערכה של עלויות הפגיעה בכושר עבודה בעקבות תחלואה. עלויות אלו כללו עלויות הנלוות לאנשים אשר לוקחים חופשת מחלה לפרק זמן מוגדר (היעדרות זמנית), או בעקבות היעדרות קבועה עקב קבלת אחוזי נכות מסוימים. בהתייחס לישראל, ההערכה לגבי העלות הנ”ל הינה 772,200,000 ש”ח.
כלל הנתונים במחקר של פרופ’ לואנגו-פרננדז מוצגים בפירוט בנספח מספר 2 והם חושבו עבור ישראל בשנת 2017. מכיוון שלא היו שינויים משמעותיים בין השנים הללו מבחינת מערכת הבריאות ואופן הטיפול במטופלי שבץ מוחי פרט לכמות האירועים, העלות העקיפה של שבץ בישראל שחושבה בגובה של 1,572.12 מיליון ש”ח עבור 13,542 מטופלים, תחושב עבור שנת 2018 שבמהלכה התרחשו 13,914 אירועים מוחיים (עלייה של 2.747%) ובעלות כוללת של 1,615.27 מיליון ש”ח.
3. על בסיס סקירה אמריקאית משנת 2019 שנעשה בתחום השבץ, המוחי עבור 8.1 מיליון אירוע שבץ מוחי חושבו עלויות עקיפות בשווי 68.5 מיליארד דולרים[1]. את העלויות הסוקרים חילקו לעלויות הנובעות מהפחתה בתעסוקה (38.1 מיליארד דולרים) ועלויות הנובעות ממוות מוקדם כאשר כל פטירה תומחרה ב-228,401$ (במצטבר 30.4 מיליארד דולרים). במסגרת הסקירה חושבה הכנסה שנתית ממוצעת של אזרחים אמריקאים ללא שבץ מוחי בשווי של $37,268 (ולעומתם ההכנסה של מטופלי שבץ מוחי הגיעה ל-$19,663 המהווה 52.6% מההכנסה של מטופלים ללא שבץ מוחי). לאחר תקנון במחקר המקורי ההכנסה השנתית של מטופל שבץ הייתה 14,254$. הסתייגויות בנוגע למחקר – ככל הנראה לא הותאמו המטופלים ביחס למחלות הרקע וגורמי הסיכון שיש להם, ובנוסף לא הייתה התייחסות למשך הזמן מהאירוע (שנה ראשונה או שנים מתקדמות).
בישראל לפי נתונים ה-OECD ההכנסה הממוצעת השנתית היא [2]35,067$ (94.1% מההכנסה השנתית הממוצעת של אזרח אמריקאי במחקר) ולכן במידה ונגדיר את אותו יחס גם עבור ההכנסה השנתית של מטופלי שבץ בישראל נצפה ל-13,413$. במידה ונכפיל את המספר עבור פציינט שבץ מוחי במספר המקרים שהיו בשנת 2018 (13,915) נקבל סכום של 186,641,895$. לפי שער הדולר באמצע שנת 2019 (יחס המרה של 3.59 שקל לכל דולר) נקבל 670,044,403 ש”ח.
בישראל לא נעשה חישוב מדויק של העלויות העקיפות של שבץ מוחי. העלויות העקיפות כוללות מספר רב של משתנים שפורטו קודם, בהתאם לשיטות החישוב של המחקר הרלוונטי. במסגרת המחקר הנוכחי המוצג כאן, האקסטרפולציה המדויקת ביותר לצורך הערכת הנתונים הינו המחקר של פרופ’ לואנגו-פרננדז שבעדכון העלויות לכמות המקרים ב-2018 הגיעו לעלות של 1,615.27 מיליון ש”ח.בחלק הדיון של מחקר זה ניתן למצוא סקירות ספרות נוספות שניסו לאמוד את העלות העקיפה של שבץ מוחי במדינות שונות.
[1] http://[1] https://www-sciencedirect-com.rproxy.tau.ac.il/science/article/pii/S0022510X19324086
[2] http://www.oecdbetterlifeindex.org/countries/israel/#:~:text=Israelis%20earn%20USD%2035%20067,average%20of%20USD%2043%20241.
דיון והשוואה למחקרים קיימים
עלויות ישירות של שבץ בישראל – במסגרת המחקר הנוכחי העלות הישירה השנתית הוערכה בכ-694.008 מיליון ש”ח לשנת 2018. העלות חושבה על בסיס ההוצאות השנתיות העיקריות ביחס לתחנות השונות שהוגדרו בסעיף 4.2 (מרכיבי הערכת היקפי תחלואת שבץ מוחי בישראל).
לצורך השוואה, ולאור כך שנעשו עבודות בודדות בנושא בשנים האחרונות, נתייחס למחקר הישראלי האחרון בתחום, למחקר אירופאי שהכיל גם את מדינת ישראל ונבצע אקסטרפולציה לסקירה אמריקאית שהתייחסה לעלויות השבץ המוחי בארה”ב:
פרופ’ גבי בן-נון ביצע אסטקרפולציה מנתונים אירופאים בהתאם לנתוני רשם שבץ המוח משנת 2016 וקיבל הערכות לערכים אלו. באותה סקירה, נמצא כי העלויות הישירות והעקיפות של שבץ מוחי עבור מטופל מסתכמות ל-7,628 יורו[1], השווה ערך ל-30,000 ש”ח (ביחס המרה 3.932). במידה ונבחר לעדכן נתונים אלו לפי הדו”ח משנת 2018 של רשם שבץ המוח [2], עדכון שער היורו והשינוי בהוצאה הלאומית לבריאות בישראל נגיע לסכום של 2.95 מיליארד שקלים בשנת 2018. במחקרו של פרופ’ בן נון לא הייתה התייחסות להבדל בין אוכלוסיית ה-Prevalence לבין אוכלוסיית ה-Incidence וחושבו 107,000 מטופלים חדשים בשנה במקום 13,915 אירועי שבץ מוחי (בניכוי אירועי TIA). במחקר ההוצאות הישירות היוו 92.3% מסך ההוצאות על שבץ מוחי. במידה ונלקחות ההערות הללו נגיע להוצאה של 385.3 מיליון שקלים בשנת 2018 עבור שבץ מוחי.
במחקרו של פרופ’ רמון לואנגו-פרננדז[3] בנוגע לעלויות השבץ ב-32 מדינות אירופאיות (כולל ישראל) בשנת 2017, חושבה בין היתר העלות הישירה של השבץ המוחי במדינת ישראל. עלות זו כוללת בתוכה את סכום הטיפולים הבאים: טיפול ראשוני הכולל ביקורים אצל רופא משפחה ו/או אחות מוסמכת, אשפוז, בדיקות במהלך האשפוז ויעוץ עם רופאים מומחים, טיפולי חירום, טיפולים המתבצעים בבית החולים, תרופות. הנתונים נאספו בעזרת מערכת SHARE[4]. חלק מהעלויות הישירות, בדגש על חישוב עלות התרופות, התבצעו באמצעות אקסטרפולציה ממדינות אירופאיות אחרות. הסכום הכולל של הטיפולים הנ”ל לפי המחקר הינו 201 מיליון אירו, שהם כ-795.96 מיליון ש”ח[5].
במחקר אמריקאי שריכז 8.1 מיליון אירועי שבץ מוחי חושבו עלויות ישירות בשווי 35 מיליארד דולרים[6],[7]. בישראל, במידה ונגדיר את אותה עלות ישירה למטופל שבץ מחי($4,317) עבור כמות האירועים שדווחו בשנה נגיע לסכום של כ-81.6 מלייון דולרים בשנה שהם 65.11 מיליון שקלים בשנה (לפי שער הדולר ב-2014). עם זאת, עלינו להסתייג מאופן חישוב העלויות במחקר – ככל הנראה לא הותאמו המטופלים ביחס למחלות הרקע וגורמי הסיכון שיש להם (מה שעלול לגרור הערכות-יתר), ובנוסף לא הייתה התייחסות למשך הזמן מהאירוע (שנה ראשונה או שנים מתקדמות).
עלויות עקיפות – במסגרת סקירה ספרותית[1] שנעשתה על עלויות עקיפות בשבץ מוחי הוצגו הנתונים בהם ההערכה השנתית לעלויות העקיפות שכוללות גם טיפול הלא-רשמי שמוטל על בני המשפחה נע בין עלות של 904$-1452$ במחקר תאילנדי לבין 16,687-23,451$ במחקר הולנדי. לאור הפערים בין המחקרים, יש קושי בביצוע אקסטרפולציה עבור ישראל. במקרה הקיצוני והיקר בה העלות העקיפה למטופל שבץ מוחי (לא כולל TIA) בשנה היא 23,451$, ובהתאם לשנת 2018 (שער הדולר שווה 3.6 ש”ח) מדובר בעלות עקיפה בשווי 1,174.75 מיליון דולר בשנה. מנגד, במקרה הקיצוני והזול בה העלות העקיפה למטופל שבץ מוחי (לא כולל TIA) בשנה היא 904$, ובהתאם לשנת 2018 (שער הדולר שווה 3.6 ש”ח) מדובר בעלות עקיפה בשווי 45.28 מיליון דולר בשנה.
[1] מחקר – אומדן עלות התחלואה הנוירולוגית בישראל, פרופ’ גבי בן-נון, 2019
[2] נתונים העולים מדו”ח רשם השבץ של ישראל לשנת 2018 אשר התפרסם ביוני 2020.
[3] https://journals.sagepub.com/doi/full/10.1177/2396987319883160
[4] SHARE הינו מאגר נתונים רב-תחומי, בין היתר בנוגע לתחומי הבריאות ומצב סוציו-אקונומי של מבוגרים וקשישים באירופה.
[5] המרה משער היורו הממוצע לאמצע שנת 2017 לפי אתר בנק ישראל – https://www.boi.org.il/he/Markets/ForeignCurrencyMarket/Pages/average.aspx
[6] https://www-sciencedirect-com.rproxy.tau.ac.il/science/article/pii/S0022510X19324086
טבלה מסכמת לעלויות השבץ המוחי השונות בישראל ב-2018:
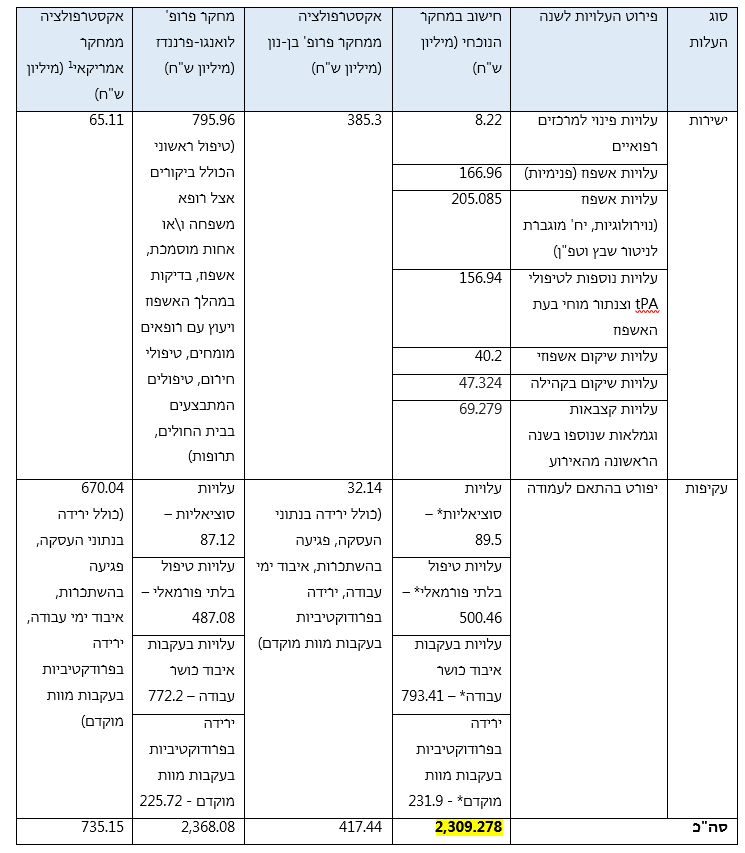
*על בסיס אקסטרפולציה ממחקר פרופ’ לואנגו-פרננדז.
[1] https://www-sciencedirect-com.rproxy.tau.ac.il/science/article/pii/S0022510X19324086?via%3Dihub
מגבלות המחקר
ראוי לציין כי כתיבת מחקר זה בוצעה תחת ההנחה כי ניתן להסיק ולהשליך מנתונים הקיימים במדינות העולם למדינת ישראל בנושא זה, עקב היותן של כלל המדינות שנסקרו מערביות, מפותחות, ובעלות מערכות בריאות מתקדמות, בדומה למדינת ישראל. מרבית העלויות שחושבו במחקר הינן הערכות-חסר בעקבות קושי באיסוף נתונים שלא חושבו במחקרים קודמים והנתונים אינם זמינים בשלב זה. עיקרי הנתונים החלקיים או החסרים הינם:
עלויות הגעה למיון – הערכה חלקית. נלקחו נתונים מארגון מגן דוד אדום (מד”א) הנחשב לגדול ביותר בהיקף הפינויים למרכזים רפואיים בשוק הישראלי. הערכת העלויות של מד”א משלבת בתוכה הערכת-יתר (פינויים שקוטלגו תחת חשד לשבץ מוחי אך התבררו במיון כסיבות אחרות) ותת-הערכה (לא נכללות ספקיות אמבולנס פרטיות, שימוש בתחבורה ציבורית או פרטית, וגופים נוספים שעוסקים בפינוי למיון כמו איחוד ההצלה) ולכן המחיר המקורי והשלם של מד”א נשמר בהנחה שהנ”ל מאזנים אחד את השני.
עלויות הטיפול התרופתי לאחר השבץ המוחי (Post-stroke).
טיפול בסגירת החלון הסגלגל בלב (PFO) במידה והתגלה במסגרת הבירור לסיבה לשבץ המוחי ומניעת אירועים נוספים בעתיד.
טיפול בסגירת האוזנית בעלייה השמאלית בלב (LAAO) במסגרת הבירור לסיבה לשבץ המוחי ומניעת אירועים נוספים בעתיד.
טיפול בעורקי התרדמה בצוואר(הקרוטידים) – ניתוחי carotid endarterectomy) או החדרת תומכן (סטנט) במידה והתגלו הצירויות ונתקבלה ההחלטה שיש לבצע טיפול התערבותי מניעתי.
עלויות הנגזרות מההשלכות הפסיכולוגיות-פסיכיאטריות של שבץ מוחי (הופעות חרדות ודיכאון, גם בקרב מטופלים שחוו TIA וטיפול תרופתי ומפגשים עם גורמי מקצוע וכן ירידה קוגניטיבית עקב השבץ המוחי).
חישוב העלויות הנלוות על חברי המשפחה של מטופלים שאינם קשים (בהקשר של מטופלים קשים הם חושבו תחת סעיף 5.2.2) שלעיתים מפחיתים בהיקפי משרה כדי לסעוד את בן המשפחה ששרד אירוע מוחי.
לא בוצע חישוב עלויות אפשריות עבור מטופלים א-סימפטומים או מטופלים עם TIA שלא פנו לטיפול רפואי או קיבלו אבחנה שגויה ושוחררו לביתם ללא מעקב בקהילה.
לא חושבו העלויות הכרוכות בצריכה מוגברת של שירותי רפואה לאחר שבץ מוחי כגון אשפוזים בביה”ח בעקבות מחלות שהוחרפו כתוצאה מהשבץ המוחי או צריכת שירותי קהילה כמו ביקורים אצל רופא המשפחה.
לא חושבו עלויות הסיעוד באנשים שלא הגישו זכאות או שלא אושרה להם זכאות לקצבאות סיעוד וגמלאות נוספות.
סיכום והמלצות
מהמחקר עולה כי העלות השנתית למקרי השבץ המוחי החדשים על השוק הישראלי מורכבת מעלויות מגוונות ושונות, וכי יש פערים רבים המגבילים את האופן בו ניתן לחשב את העלות הכוללת. ללא איסוף ועיבוד הנתונים המדויקים, יתקשו מקבלי החלטות להתייחס לחומרת המצב ולקבל החלטות שעשויות לחסוך בחיי אדם וכסף רב לשוק הישראלי.
לאור קצב גידול מקרי השבץ המוחי, אשר במשך 5 שנים עלה ב-11.35% מקרים (בשנת 2014 היו 12,496 מקרי שבץ מוחי ללא אירועי TIA ביחס ל-13,914 בשנת 2018), ניתן להעריך שעד שנת 2023 יהיו 15,493 מקרי שבץ מוחי חדשים (ללא TIA) והנטל הכלכלי של שבץ על המשק הישראלי יעלה לסכום של 2,571.326 מיליון שקלים בשנה.
על פי ההערכה שבוצעה בעבודה זו, עלות מקרה שבץ מוחי חדש היא כ – 166 אלף ₪ בשנה (2.3 מיליארד לכלל המקרים לחלק במספר מקרי השבץ המוחי, ללא TIA, 13914). בהסתמך על חישוב זה, עלות 1000 מקרים בשנה מוערכת על ידי צוות המחקר בסכום כולל של 166 מיליון ₪.
העלויות המוצגות במחקר זה עוסקות בהערכת ההיארעות של שבץ מוחי בישראל והתמקדה במקרים השבץ החדשים מדי שנה. יחד עם זאת, כפי שהוצג קודם. שיעור ההישרדות ל 5 שנים מקרות המקרה עומד על 55%. ממצא זה טומן בתוכו עלויות נוספות של שבץ מוחי, בעיקר בדמות של עלויות עקיפות כמו עלויות סוציאליות, אבדן כושר עבודה, אבדן פרודוקטיביות בשל תמותה ועוד. יש לציין שהעלויות העקיפות במחקר זה היוו נתח משמעותי מתוך סך העלויות (1.6 מיליארד ₪, כ – 70%) ולפחות חלק מעלויות אלה “ממשיכות” הלאה ומהוות חלק מהנטל הכלכלי המושת על מערכת הבריאות. קיים קושי בהערכה מדויקת של סכום זה בגלל השונות הגדולה בין מטופל אחד לאחר (האם הגיע לגיל פרישה, החמרה במצב הבריאותי הכללי וכיו”ב) אולם ברור כי מדובר בסכום לא מבוטל.
לתפיסתנו, הסכום הכולל שחושב במחקר וכן העלייה הצפויה בשנים הקרובות מעידים כי עלות השבץ המוחי על המשק הישראלי הינה משמעותית ויש לקדם מספר צעדים כדי להבין את העלות בצורה מדויקת יותר ולצמצם את היקף ההשפעה הזו על המשק הישראלי.
לאור כך, אנו ממליצים על מספר צעדים:
המלצות להורדת התחלואה משבץ מוחי בישראל
על מנת להפחית את עלות השבץ המוחי יש צורך ליישם תכנית תלת שנתית אשר תפעל למען:
1. הפחתת תחלואה משבץ ע”י מניעה ראשונית
באמצעות פעילות הסברה לגבי גורמי סיכון, תגבור תוכניות לאומיות לקידום אורח חיים בריא כמו תכנית אפשרי בריא שלמעשה נוגעת ברבים מגורמי הסיכון הרלבנטיים (עישון, השמנה, חוסר פ”ג), ועידוד תכנית טיפול מותאמת אישית לאיתור ואיזון גורמי הסיכון השונים. העלאת היענות לנטילת טיפול תרופתי כחלק מטיפול מונע ראשוני לשבץ מוחי.
2. הפחתת הנכות הנגרמת משבץ מוחי לפרט ומניעה שניונית וכן הנטל על המשפחה
קידום פעילות הסברה לגבי הסימנים המקדימים ולצורך בהגעה מהירה לביה”ח באמבולנס, שיפור הטיפול בשבץ אקוטי ע”י הקמת יחידות שבץ וטיפול רב מקצועי ע”י צוות מיומן , הקמת מרפאות שבץ מוחי ייעודיות לטיפול מותאם אישית בגורמי סיכון, הרחבת שירותי השיקום בכלל המסגרות (אשפוז, קהילה ) כולל סיוע וליווי לחזרה לעבודה ומעקב יזום אחר מטופלים בקהילה לאיתור ליקויים בתפקוד שמצריכים מענה שיקומי,
3. פיתוח שירותים בקהילה לסיוע וליווי למשפחות בדגש על ע”וס /פסיכולוג שיסייעו גם במתן מענה להתמודדות הרגשית.
4. מימון מחקר מקיף להערכת עליות השבץ לרבות מחקר להערכת עלויות עקיפות של הטיפול ע”י בני המשפחה, הערכת יעילות השיקום ועלותו, הערכת העלות הפוטנציאלית למשק כתוצאה מהטמעת תכניות מניעה והערכת עלויות נלוות נוספות כמו צריכת שירותי בריאות בקרב חולי שבץ וטיפול בתחלואה נלווית כמו דמנציה, הערכת העלות ארוכת הטווח של מקרי שבץ ועוד.
5. הרחבת הנתונים שמועברים לרשם השבץ המוחי מקופות החולים שיכללו עלויות הטיפול התרופתי לאחר השבץ המוחי (Post-stroke), עלויות הנגזרות מההשלכות הפסיכולוגיות- פסיכיאטריות/קוגנטיביות של שבץ מוחי (הופעות חרדות ודיכאון, גם בקרב מטופלים שחוו TIA וטיפול תרופתי ומפגשים עם גורמי מקצוע).
ביבליוגרפיה
נתוני רשם השבץ המוחי בישראל, משרד הבריאות.
נתוני מגן דוד אדום ישראל
נתוני המוסד לביטוח לאומי
מקורות מידע ראשוניים ושניוניים המפורטים לאורך המסמך
תמונה בחזית המחקר:
https://www.istockphoto.com/photo/man-with-brain-stroke-symptoms-gm1168179082-322448886
מונחים מקצועיים ורקע רפואי בתחלואת שבץ מוחי
1.1.1 שבץ מוחי (Stroke)- הינו אירוע מוחי מתרחש כאשר ישנה הפרעה פתאומית בהספקת הדם לרקמת המוח. הפרעה זו גורמת למות תאי העצב ולנזק נוירולוגי אשר יכול לבוא לידי ביטוי בדרכים שונות ובהן הפרעה בדיבור, חולשה או שיתוק של הגפיים וקשיים בהליכה. לעיתים עלול אירוע מוחי לגרום למוות.[1] ישנם שני סוגים עיקריים של שבץ מוחי: שבץ מוח איסכמי ושבץמוח המורגי. [2]
1.1.1.1. שבץ מוח מוח איסכמי – נגרם בגלל קריש דם שחוסם עורק המספק דם למוח. הקריש יכול להיווצר באזור החסימה או להגיע לאזור ממקום אחר בגוף (אז הוא מכונה תסחיף, כי הוא נסחף בזרם הדם או אמבוליה בלעז). [2]
1.1.1.2 שבץ מוחי דימומי(המורגי – שבץ מוחידימומי שכיח פחות משבץ מוח איסכמי ומתרחש בעקבות פקיעה של כלי דם מוחי.[2]
1.1.2 שבץ איסכמי חולף -(TIA)הפרעה זמנית של אספקת הדם לחלק במוח. התסמינים של שבץ איסכמי חולף זהים לתסמינים של שבץ מוחי, אולם הם נמשכים על פני פרק זמן קצר יותר – ממספר דקות ועד שעות – ואז הם נמוגים, מבלי להותיר נזק תמידי. ייתכן ואדם ילקה ביותר מאשר שבץ איסכמי בודד חולף, והתסמינים המלווים כל אחד מן ההתקפים הללו יכולים להיות זהים או שונים מאחד למשנהו[2].
1.1.3 פרפור עליות או פרפור פרוזדורים (Atrial Fibrillation – AF) – מתרחש בחללים העליונים של הלב – הפרוזדורים. במצב זה, הפרוזדורים פועמים או מתכווצים באופן לא מתואם ולא סדיר. פרפור פרוזדורים משפיע על כ- 1 מתוך 100 אנשים בישראל ועל כ- 10% מאוכלוסיית המבוגרים מעל גיל 75. זוהי אחת מהפרעות קצב הלב השכיחות ביותר בקרב מבוגרים.[3]
1.1.4 הקשר בין פרפור פרוזדורים לבין שבץ מוחי – פרפור פרוזדורים משבש את הקצב הרגיל של פעימות הלב וכתוצאה מכך עלול להיווצר קריש בעליה השמאלית שיסחף עם זרם הדם למוח ויגרום לשבת נוחי איסכמי.. מצב זה מוביל לסיכון גבוה ללקות בשבץ מוחי עד פי 5 משל אנשים ללא פרפור פרוזדורים.[4]
[1] https://www.clalit.co.il/he/medical/medical_diagnosis/Pages/cerebrovascular_accident.aspx
[2] https://www.infomed.co.il/diseases/stroke/
[3] /מונעים-שבץ/פרפור-ושבץ-מוחיhttps://israel-heart.org.il/category-for-articles/
[4] https://www.pfizer.co.il/preventstroke/atrial_fibrillation/connection_between_af_and_stroke
1.1.5 נכות– מגבלה עקב ליקוי גופני, שכלי או נפשי הנובע ממחלה, מתאונה או ממום מלידה.[1]
1.1.6 שנת חיים מתוקננת לאיכות – (QALY – Quality-Adjusted Life Year)מדד למצב בריאותו של אדם או קבוצה, בו התועלת, מבחינת אורך החיים, מותאמת כך שתשקף את איכות החיים. שנת חיים אחת מותאמת לאיכות שווה לשנת חיים בבריאות מלאה.[2]
1.1.7 שנת חיים מתוקננת לנכות ( (DALY – Disability-Adjusted Life Year- מדד מבוסס-זמן המשלב שנות חיים אשר אבדו עקב תמותה בטרם עת, ושנות חיים אשר אבדו עקב חיים לא בבריאות מלאה, או שנים של חיים בריאים אשר אבדו עקב מוגבלות. DALY אחד מייצג אובדן המקביל לשנה אחת של חיים בבריאות מלאה.[3].
[1] https://www.btl.gov.il/benefits/Disability/Pages/%D7%94%D7%96%D7%9B%D7%90%D7%99%D7%9D%20%D7%9C%D7%A7%D7%A6%D7%91%D7%AA%20%D7%A0%D7%9B%D7%95%D7%AA%20%D7%97%D7%95%D7%93%D7%A9%D7%99%D7%AA.aspx
[2] https://www.nice.org.uk/glossary?letter=q#:~:text=One%20quality%2Dadjusted%20life%20year,a%200%20to%201%20scale).
[3] https://www.who.int/data/gho/indicator-metadata-registry/imr-details/158#:~:text=The%20overall%20burden%20of%20disease,due%20to%20disability%20(YLDs).
מאמרים נוספים
- המסע המופלא של נינה לחיים אחרי שבץ מוחי
לאחר יום שיגרתי עם התינוקת שלה, נינה יצאה לאימון גופני. "במהלך האימון הרגשתי שמשהו רע…
- המסע המופלא של נינה לחיים אחרי שבץ מוחי
לאחר יום שיגרתי עם התינוקת שלה, נינה יצאה לאימון גופני. "במהלך האימון הרגשתי שמשהו רע…
- זיהוי קולי של שבץ מוחי
הייתם מאמינים אם היו מספרים לכם שעל ידי שמיעת הקול שלכם אפשר יהיה להציל את…



